Generalisierte Pustulose bei einem 5-jährigen Mädchen
6. September 2017
Tobias Thuile (1), Nadia Bonometti (1), Jenny Deluca (1), Gianluca Boscarol (2), Bernhard Zelger (3), Klaus Eisendle (1)
(1) Department of Dermatology and Venerology, Central Teaching
Hospital Bolzano, Bolzano/Bozen, Italy
(2) Department of Pediatrics, Central Teaching Hospital Bolzano,
Bolzano/Bozen, Italy
(3) Department of Dermatology & Venereology, Medical University Innsbruck, Innsbruck, Austria
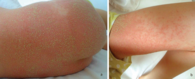
Oberschenkel zeigen sich multiple, teilweise konfluierende, schlaffe Pus¬teln auf tiefrotem Erythem (a). An den peripheren Ausläufern des Exanthems finden sich einzelstehende Pusteln mit gerötetem Randsaum (b).
Anamnese
Hautbefund
Es zeigt sich von der Innenseite der Oberschenkel über den gesamten Stamm bis zur Innenseite der Oberarme ein symmetrisches makulopustulöses Exanthem. Insbesondere in der Leisten- und Glutealregion finden sich Myriaden von stecknadelkopfgroßen, nicht follikulär akzentuierten Pusteln mit rahmig gelblichem Inhalt auf tiefrotem, teils konfluierendem Erythem (Abbildung 1a, b). Das Gesicht und die distalen Extremitäten inklusive der Nägel weisen keine pathologischen Veränderungen auf. Die einsehbaren Schleimhäute sind, bis auf eine flächige Rötung und Schwellung der Zunge (Erdbeerzunge) und des Rachens, unauffällig. Das Nikolski-Phänomen ist negativ.
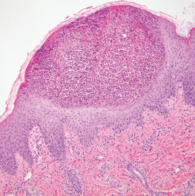
Histologie
Im histopathologischen Präparat der Stanzbiopsie finden sich, nahezu ausschließlich aus neutrophilen Granulozyten bestehende, subkorneale und intraepidermale Pusteln (Abbildung 2). Die Epidermis weist keine Spongiose auf. Es findet sich jedoch eine Akantholyse und einzelne nekrotische Keratinozyten. Das Stratum granulosum ist zart ausgeprägt. In der oberflächlichen Dermis zeigen sich ein leichtes Ödem und angeschoppte Gefäßkapillaren. Ein geringgradiges interstitielles und perivaskuläres Entzündungsinfiltrat, welches sich ebenfalls vorwiegend aus neutrophilen Granulozyten zusammensetzt, ist zu erkennen. Eosinophile Granulozyten lassen sich nicht nachweisen. Die PAS-Färbung ist negativ.
Pathologische Laborbefunde bei Aufnahmeund Mikrobiologie
Leukozyten 16 100/μl (Normwert: 5,0–15,0×1 000/μl);
Differenzialblutbild: Neutrophile 13 900/μl (1,9–8,0×1 000/μl), Lymphozyten 1 500/μl (0,9–5,2×1 000/μl), Eosinophile 600/μl (0,0–0,8×1.000/μl); CRP 9,15 mg/dl (< 0,5 mg/dl),BSG 26 mm (< 10 mm). Keine Keimanzucht aus dem Pustelinhalt. Deutlicher Anstieg des Antistreptolysintiters innerhalb weniger Tage.
>> zur Diagnose
![Logo: Junge Dermatologen im Berufsverband der deutschen Dermatologen - zur Startseite [ALT+1]](/typo3conf/ext/judermconfig/Resources/Public/Images/Branding/JuDermLogo.png?v=2)