Therapierefraktäre Schwellung und Rötung der Bauchdecke
8. September 2017
Andreas Benedikt Weins 1, Marion Schneider 2, Kerstin Gethöffer 1, Tina Weiss 1, Karin
Scharffetter-Kochanek 1, Johannes Martin Weiss 1
(1) Klinik für Dermatologie und Allergologie , Universitätsklinikum Ulm (2) Sektion Experimentelle Anästhesiologie, Klinik für Anästhesiologie , Universitätsklinikum Ulm
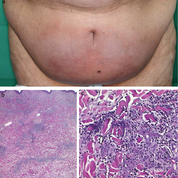
Aufnahme: unscharf begrenztes Erythem am Unterbauch mit Lymphödem (a). Übersichtsbild Histologie: eosinophilenreiche Dermatitis (Hämatoxylin-Eosin-Färbung,
Originalvergrößerung x 2) (b). Flammenfiguren als Konglomerat denaturierter Kollagenfasern mit eosinophilen Granulozyten (Hämatoxylin-Eosin-Färbung, Originalvergrößerung x 20). Detailaufnahme aus b (c).
Anamnese
Eine 85-jährige Patientin wurde mit der Verdachtsdiagnose eines Erysipels am Unterbauch zugewiesen, nachdem eine siebentägige Systemtherapie mit Amoxicillin/Clavulansäure zu keiner Befundbesserung führte. Die Antibiose musste infolge eines Angioödems der Zunge vorzeitig beendet werden. Das juckende, leicht überwärmte Erythem mit begleitenden Dysästhesien (Stechen, Spannungsgefühl) hatte sich über einen Zeitraum von vier Wochen entwickelt (Abbildung 1 a), wobei Kratzexkoriationen als mögliche Eintrittspforte angesehen wurden. Ein Abszess wurde sonographisch ausgeschlossen. Die Patientin befand sich, aufgrund multipler Begleiterkrankungen (COPD, koronare Herzkrankheit, Niereninsuffi zienz Stadium IV, metabolisches Syndrom und andere), in einem reduzierten Allgemeinzustand. Bei Aufnahme war die Patientin afebril und hatte keine palpable Lymphadenopathie oder B-Symptomatik. Ein Insektenstich war nicht erinnerlich. Vorbeschrieben waren multiple Medikamentenunverträglichkeiten.
Klinischer Befund
Am Unterbauch zeigte sich ein 20×15 cm messendes, unscharf begrenztes Erythem mit begleitendem Lymphödem und lokaler Überwärmung. Zudem fanden sich vereinzelt stehende, striäre Kratzexkoriationen.
Differenzialdiagnostische Überlegungen
- Erysipel
- nekrotisierende Fasziitis
- prämonitorisches Stadium einer bullösen Autoimmunerkrankung
- Churg-Strauss-Syndrom
- Morphea
- Erythema chronicum migrans
- eosinophile Zellulitis
LaborbefundeLaborchemisch zeigte sich eine diskrete CRP-Erhöhung (11,8 mg/l) mit normochrom-normozytärer Anämie. Zudem lag eine relative Lymphopenie (14,5 %) bei normwertigen Leukozytenzahlen vor. Das Differenzialblutbild zeigte eine Monozytose (0,6 G/l; 7,3 %) und Eosinophilie (0,73 G/l; 8,5 %) mit ECP-Erhöhung (24 μ g/l). Die Blutsenkungsgeschwindigkeit (BSG) sowie die Serumkonzentrationen von Tryptase und Gesamt-IgE waren normwertig. Antikörper (IgM, IgG) gegenüber Borrelia burgdorferi oder c-/p-ANCA wurden nicht gefunden. Die Werte für IL-6 (11,30 pg/ml), IL-8 (6,05 pg/ml), TNF- α (14,10 pg/ml) und sCD25 (966 U/ml) waren erhöht.
Weitere klinische Untersuchungen
Sonographie: In der Subkutis stellte sich eine echoreiche, scharf begrenzte Raumforderung mit vermehrter Vaskularisation dar.
Stanzbiopsie: Die Gewebeprobe zeigte adultes, leicht fibrotisches Fettgewebe, ohne Entzündung oder Zeichen für Malignität.
MRT: In der Bauchdecke und angrenzenden Flanken lagen diffuse Flüssigkeitsansammlungen vor.
Histologie: Eosinophilenreiche Dermatitis mit einzelnen „Flammenfi guren“ (Abbildung 1 b, c).
![Logo: Junge Dermatologen im Berufsverband der deutschen Dermatologen - zur Startseite [ALT+1]](/typo3conf/ext/judermconfig/Resources/Public/Images/Branding/JuDermLogo.png?v=2)