Diagnose
5. Oktober 2017
Lues maligna bei HIV-Infektion
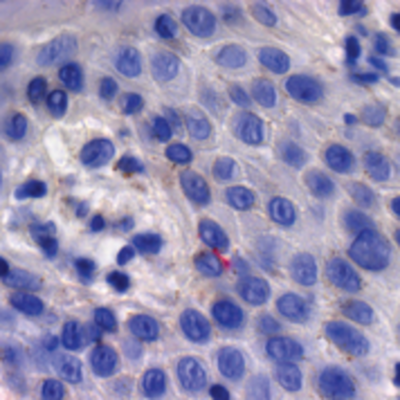
Spirochäten-Antikörper-Färbung (Originalvergrößerung x 1000): minimal positive Reaktion auf Spirochäten-Antikörper im Epithel.
Weitere Diagnostik, Therapie und Verlauf
Die Therapie erfolgte in Kooperation mit einer infektiologischen Spezialpraxis. Gemäß der Empfehlung des Robert Koch-Instituts wurde Ceftriaxon 2 g intravenös 1 x täglich über 14 Tage verabreicht. Benzathin-Penicillin G war zu dieser Zeit nicht verfügbar. Innerhalb weniger Tage nach Therapiebeginn kam es zu einer deutlichen Befundbesserung mit vollständiger Rückbildung der Papeln und Plaques unter Hyperpigmentierung sowie Abheilen der Ulzera unter Vernarbung nach etwa zwei Wochen. Die HI-Viruslast war nach Durchführung der Lues-Therapie rückläufi g, die T-Helfer-Zellen stiegen an. Zur ersten Kontrolle der RPR-Titer und Einleitung einer hochaktiven antiretroviralen Therapie (HAART) stellte sich der Patient nicht mehr vor; das Gesundheitsamt wurde kontaktiert.
Diskussion
Bei kompromittiertem Immunstatus kann es zum Auftreten einer Lues maligna ( Syn. ulzeronoduläre Syphilis), einer seltenen und schweren Form der Syphilis, kommen [2, 3]. So wird diese Erkrankung vor allem bei HIV-infi zierten Patienten beobachtet. Einzelfälle sind jedoch auch bei Patienten mit Diabetes mellitus [4] , Alkoholabusus [5] und sogar bei immunkompetenten Patienten [6] beschrieben. Bei der Lues maligna kommt es typischerweise zum Auftreten nodulärer Papulopusteln, die rasch ulzerieren und meist von austernschalenartigen Borken (Rupia syphilitica) bedeckt sind [1, 3]. Ebenso können Grippe-ähnliche Prodromi, orale und nasale Schleimhautulzerationen sowie eine okuläre Beteiligung beobachtet werden [1–3] . Die Diagnosestellung erfolgt wie bei der Lues acquisita mittels serologischer Such- und Bestätigungstests [1]. Bei klinischem Verdacht einer Neurolues, die im Rahmen einer Lues maligna häufiger und früher auftritt [7], sollte eine Liquoruntersuchung erfolgen [1]. Penicillin und die prophylaktische Gabe eines hochdosierten Glukokortikoids zur Vermeidung der Jarisch-Herxheimer-Reaktion sind nach wie vor die Therapie der ersten Wahl [1, 7]. Zur Verlaufskontrolle werden die Cardiolipin-Antikörper (VDRL-/RPR-Titer) nachgewiesen [1], die bei der Lues maligna trotz erfolgreicher Therapie lange hochpositiv persistieren können und nicht fälschlicherweise als Therapieversagen gewertet werden dürfen [7, 8]. Die Beratung, Untersuchung und ggf. Behandlung des Sexualpartners eines Lues-Patienten sollte immer erfolgen [1].
Wir stellen diesen Fall vor, um das Bewusstsein für die Lues maligna, eine seltene und schwere Verlaufsform der Lues acquisita, zu schärfen. Bei Kenntnis dieser atypischen Präsentation der Lues maligna und einer frühzeitigen Therapie kann eine verzögerte Diagnosestellung vermieden und die weitere Ausbreitung der Erkrankung verhindert werden. Insbesondere bei Patienten mit HIV-Infektion muss beim Vorliegen ulzeronodulärer Haut- und Schleimhautläsionen differenzialdiagnostisch an eine Lues maligna gedacht werden. Vice versa sollte nach der Diagnosestellung einer Lues acquisita bzw. maligna immer eine HIV-Serologie durchgeführt werden.
Interessenskonflikt
Literatur
2 De Socio GV , Simonetti S , Tomasini C et al. Malignant syphilis with ocular involvement in an HIV-infected patient . Int J STD AIDS 2011 ; 22 : 298 – 300 .
3 Fisher DA , Chang LW , Tuffanelli DL . Lues maligna . Presentation of a case and review of the literature. Arch Dermatol 1969 ; 99 : 70 – 3 .
4 Hofmann UB , Hund M , Brocker EB , Hamm H . “Lues maligna” in a female patient with diabetes . J Dtsch Dermatol Ges 2005 ; 3 : 780 – 2 .
5 Bayramgürler D , Bilen N , Yildiz K et al. Lues maligna in a chronic alcoholic patient . J Dermatol 2005 ; 32 : 217 – 9 .
6 Alves J , Antonio AM , Matos D et al. Malignant Lues in an immunocompetent patient . Int J STD AIDS 2015 ; 26 ( 7 ): 518 – 20 .
7 Musher DM , Hamill RJ , Baughn RE . Effect of human immunodeficiency virus (HIV) infection on the course of syphilis and on the response to treatment . Ann Intern Med 1990 ; 113 : 872 – 81 .
8 Tramont EC. Syphilis in adults: from Christopher Columbus to Sir Alexander Fleming to AIDS . Clin Infect Dis 1995 ; 21 : 1361 – 9 .

Die Diagnosequzze werden uns freundlicherweise zur Verfügung gestellt vom
"Journal der Deutschen Dermatologischen Gesellschaft" © Deutsche Dermatologische Gesellschaft
![Logo: Junge Dermatologen im Berufsverband der deutschen Dermatologen - zur Startseite [ALT+1]](/typo3conf/ext/judermconfig/Resources/Public/Images/Branding/JuDermLogo.png?v=2)